Следует отметить, что определенные напитки могут способствовать активизации перистальтики кишечника. К ним относятся компот из сухофруктов, различные смузи, свежевыжатый апельсиновый сок, содержащий мякоть, минеральная вода без алкоголя, а также разнообразные травяные чаи. Однако при наличии запоров рекомендуется ограничить употребление молока, крепкого чая и кофе, так как эти напитки могут усугубить проблему.
Запор у женщин
Запоры — это распространенная проблема, с которой могут столкнуться женщины различных возрастных категорий. Причины этого явления могут быть многообразны и различны. Чтобы предотвратить запоры и обеспечить эффективное функционирование пищеварительной системы, необходимо следовать нескольким простым, но важным рекомендациям.

Статья подготовлена автором и медицинским экспертом — Климович Элиной Валерьевной.
Общее количество просмотров: 285 701
Дата последнего обновления материала: 21.10.2022
Предполагаемое время чтения: 6 минут
Причины запора у женщин
Запор представляет собой недуг, который может вызвать значительный дискомфорт и затруднения. Каждая женщина, как минимум раз в жизни, сталкивается с этой проблемой. Основные причины запора могут быть связаны с гормональными изменениями, вызванными беременностью или менструальным циклом, а также с различными физиологическими травмами и заболеваниями, которые негативно влияют на работу кишечника. Для грамотного и эффективного лечения важно сначала установить причины возникновения этой проблемы. Запором считается ситуация, когда опорожнение кишечника происходит менее трех раз в неделю и сопровождается чувством растяжения или дискомфорта. Далее представлены основные причины запоров у женщин и подходящие методы их лечения.
Менструальный цикл и запоры. В предменструальный период многие женщины отмечают изменения в своем самочувствии. Это не только набухание молочных желез и изменения в аппетите, но и трудности с функционированием кишечника. Одной из главных причин запоров в это время является изменение гормонального фона и, в частности, увеличение уровня прогестерона. Этот гормон находится в высоких концентрациях во второй фазе менструального цикла и достигает пика непосредственно перед менструацией. Как правило, после начала менструации все дискомфортные ощущения исчезают, так как уровень прогестерона падает, а уровень эстрогена начинает увеличиваться.
Беременность. Это состояние является еще одной причиной, по которой женщины часто сталкиваются с запорами. С вновь повышающимся уровнем прогестерона, который имеет расслабляющее действие на гладкую мускулатуру тканей, в процессе беременности также увеличивается размер матки, что приводит к постоянному сдавливанию органов в брюшной полости, в том числе intestinum, что может затруднить процесс его перистальтики и, как следствие, вызвать трудности с дефекацией. Не следует забывать о том, что запоры в этот период могут приводить к серьезным осложнениям, таким как геморрой или трещины анального канала, и их игнорирование может иметь серьезные последствия.
Естественные роды. Запоры могут наблюдаться также и в послеродовом периоде. В частности, возникающие проблемы с опорожнением кишечника, как правило, связаны с болевыми ощущениями, возникающими из-за разрывов мягких тканей. В то же время, при лактации, под влиянием окситоцина, работа кишечника обычно стабилизируется, что способствует улучшению ситуации.
Неправильное питание. Питание женщины непосредственно влияет на функциональность работы кишечника. Рекомендуется отказаться от употребления продуктов с высоким содержанием жиров, а также от острой, жареной пищи, выпечки, крепкого чая, кофе, шоколада, копченостей и крепких алкогольных напитков.
Сидячий образ жизни. Запоры также могут быть следствием недостаточной физической активности. Это происходит из-за замедленной перистальтики кишечника, которую можно активизировать с помощью выполнения различных упражнений для укрепления мышечного корсета живота и выполнения массажа. Умеренные физические нагрузки имеют общее положительное влияние на работу органов пищеварения.
Запор у женщин в зрелом возрасте после 40-50 лет
К числу причин, способствующих развитию острых и хронических запоров после 40-50 лет, относятся гормональные изменения, потеря чувствительности рецепторов прямой кишки, а также различные заболевания, которые негативно влияют на перистальтику и могут потребовать медикаментозного вмешательства.
Недостаточная функция яичников. Снижение активности яичников у женщин старшей возрастной категории может также привести к нарушениям в работе кишечника. С уменьшением их функционирования исчезают периоды повышенного уровня эстрогена, который до этого поддерживал нормальную работу кишечника. При наступлении менопаузы уровень этого гормона значительно снижается, что, в свою очередь, вызывает изменения в функционировании гормонов щитовидной железы. Часто гипотиреоз становится одной из причин возникновения проблем с работой кишечника.
Выпадение половых органов. Пролапс, или опущение половых органов (матки, влагалища, мочевого пузыря и прямой кишки), также может приводить к возникновению затруднений в опорожнении кишечника. Тем не менее, подавляющее большинство женщин даже не подозревают, что именно это состояние является причиной их проблем с кишечником.
Другими распространенными причинами запоров являются недостаточное потребление жидкости, пренебрежение принципами здорового питания и отсутствие достаточного уровня физической активности. Однако стоит заметить, что у женщин запоры наблюдаются значительно чаще, чем у мужчин, что может быть обусловлено различными факторами.
Особенности лечения
Главным условием успешного лечения запора у женщин и девочек является постановка точного диагноза. Важно убедиться в отсутствии серьезных эндокринных или неврологических нарушений, которые могут ухудшить ситуацию.
На первом уровне диагностики осуществляется сбор анамнеза, клинический осмотр и основные тесты. Нередко врач может назначить рентген кишечника для более детального изучения ситуации. Врачи также подчеркивают важность исключения заболеваний в области половых органов, особенно у женщин. Например, гинекологическое обследование может стать необходимым для определения положения матки. После установления диагноза пациентки, возможно, будут направлены к узким специалистам, в то время как функциональные нарушения работы кишечника лечатся на втором этапе» (Минушкин О.Н., с. 704).
Стадии лечения функциональных (не органически обоснованных) запоров включают несколько принципов.
Коррекция рациона питания— важно проанализировать индивидуальные привычки в диете, оценив содержание клетчатки и другие важные компоненты.
Регулирование водного баланса— поддержание оптимального уровня жидкости в организме.
Коррекция образа жизни— это включает рекомендации по увеличению физической активности, что актуально в зависимости от возраста и общего состояния здоровья.

Во многих случаях принятых мер достаточно для улучшения работы кишечника и достижения регулярного опорожнения. Однако иногда необходимы и дополнительные меры. Например, для нормализации моторики кишечника могут применяться спазмолитические или прокинетические препараты, что зависит от конкретной проблемы. В отдельных случаях может возникнуть необходимость в использовании слабительных средств.
Лечение запоров требует комплексного подхода, включая не только изменение уровня физической активности, но и формирование определенных привычек. Важно создать ритуал для утреннего опорожнения и обеспечить подходящие условия, чтобы позволить процессу пройти без спешки. Удобная поза также очень важна — многие исследователи советуют использовать небольшую скамеечку для поднятия коленей во время дефекации.
Медикаментозная терапия, как правило, направляется на коррекцию моторики кишечника. Важно помнить, что у женщин запоры могут быть вызваны приемом таких медикаментов, как холинолитики, препараты для снижения кровяного давления, гормональные препараты и добавки железа.
Если вы принимаете какие-либо из этих средств и столкнулись с запором как побочным эффектом, обязательно сообщите об этом врачу, чтобы можно было скорректировать дозировку или подобрать альтернативное лечение. Многие современные препараты действуют на рецепторы и могут вызывать привыкание, поэтому изменение схемы лечения может быть актуально.
Растительные слабительные средства
Растительные слабительные средства различаются по своему действию: одни из них являются объемными слабительными, а другие — стимуляторами. Объемные слабительные действуют на основе растительных волокон, которые способны поглощать воду в кишечнике, тем самым увеличивая объем стула, делая его более мягким и способствуя легкому его выведению.
Функциональные проблемы со стулом, возникающие у женщин, можно эффективно решить с помощью растительных слабительных средств, если отсутствуют серьезные органические нарушения. В некоторых случаях может быть достаточно назначения пищевых волокон как добавок или в составе слабительных средств, которые можно употреблять на протяжении длительного времени.
Доктора Парфенов А.И., Ручкина И.Н., Сильвестрова С.Ю. подчеркивают, что «объемные средства приемлемы для долговременного применения. Они действуют медленно и мягко, что делает их безопасными для фиксированной поддержки нормальной работы кишечника» (Парфенов А.И., Ручкина И.Н., Сильвестрова С.Ю., с. 109).
Примером таких растительных препаратов является «Фитомуцил Норм», производимый в Великобритании. Он включает в себя мякоть сливы и шелуху семян подорожника, известную как псиллиум, которые состоят из растворимых и нерастворимых волокон. Первые из них растворяются в кишечнике, образуя муцилагиновый гель, который поглощает воду, в то время как вторые непосредственно стимулируют стенки кишечника, повышая его подвижность и приводя к ожидаемому эффекту. Продукт является мягким и предсказуемым, не вызывает спазмов или болевых ощущений, а также эффектов, подобных диарее.
Стимулирующие растительные препараты, такие как на основе сенны, ревеня или гречихи, воздействуют непосредственно на рецепторы кишечника. Они действуют быстро и имеют мощный эффект, однако в некоторых случаях могут вызывать непредсказуемую реакцию, приводя в итоге к диарее с выраженными болями и спазмами в области живота. Эти препараты имеют обширный список противопоказаний, поэтому их применение нужно осуществлять только под наблюдением врача. Длительное или регулярное использование таких растительных средств не рекомендуется почти во всех клинических случаях.

Профилактические меры
Чтобы предотвратить возникновение нарушений стула у женщин, необходимо применять комплекс профилактических мер. Объемные слабительные в больших количествах могут быть частью профилактики, особенно если по каким-либо причинам имеется необходимость ограничить потребление продуктов, богатых клетчаткой.
Дополнительные меры профилактики включают:
Физическая активность: утренние физические упражнения, увеличение общей физической активности, такие как прогулки, плавание, легкая гимнастика, йога, танцы и растяжка, могут существенно улучшить работу кишечника.
Ритуал дефекации: установление ежедневных утренних ритуалов поможет закрепить привычку, что позволит предотвратить запоры.
Медицинский контроль: при наличии основных заболеваний важно регулярно консультироваться у медиков для контроля заболеваний, таких как ПМС и др.
Кроме того, полезно будет принимать пробиотики и пребиотики для нормализации работы кишечника, работать над управлением стрессом и применять другие методы устранения причин частых запоров у женщин.
Тем не менее выделяются определенные причины запоров, специфичные для женщин. Исследования показывают, что время прохождения кишечного содержимого через пищеварительный тракт определяет основные характеристики стула.
Симптомы запора у взрослых
Симптоматика данного заболевания разнообразна, однако все признаки имеют общие черты.
Первым и наиболее распространенным признаком запора является отсутствие опорожнения кишечника на протяжении нескольких дней. В норме дефекация происходит 1-2 раза в день без напряжений (быстро и полностью).
Второй признак — это изменение формы или консистенции стула. Бристольская шкала формирования стула является популярным инструментом для классификации запоров. Согласно этой шкале, запор характеризуется стулом первого и второго типов, которые отличаются своей сухостью, плотностью и неоднородностью. Нормальный стул имеет кашицеобразную и однородную консистенцию.

Третий признак — необходимость прилагать усилия для дефекации, что приводит к тому, что время, проведенное в туалете, превышает три минуты.
Четвертым симптомом являются сочетание болей в животе, метеоризм (вздутие, урчание, скопление газов), а также общая слабость и усталость, раздражительность и боли в области прямой кишки, которые могут сопровождаться травмированием слизистой анального отверстия в процессе дефекации.
Людям, страдающим хроническими запорами, требуется постоянное использование медикаментов, регулярный визит к профильным специалистам, выполнение необходимых обследований, а также соблюдение строгой диеты и ведение здорового образа жизни. Проблемы с кишечником могут увеличивать риск появления колоректального рака.
Патогенез запора у взрослых
Процесс развития запоров у взрослых может различаться в зависимости от причин, однако не у всех пациентов удается установить конкретную причину, даже в ходе длительных наблюдений. Такой тип запора называют идиопатическим или криптогенным. Этот вид сложности является наиболее трудным для диагностирования и лечения. Другие запоры делятся на первичные и вторичные.
Первичные запоры
Первичный запор возникает, когда патологическое состояние связано с врожденными или приобретенными расстройствами кишечника. Эти расстройства могут включать генетические, структурные или органические аномалии, влияющие на форму, длину и размеры стенок толстой кишки. Эти «механические препятствия» приводят к трудностям с продвижением кала. Первичный запор также может быть связан с нарушениями в связи между желудочно-кишечным трактом и центральной нервной системой.
Вторичные запоры
Вторичный запор возникает как результат или осложнение заболеваний различных органов и систем, оказывающих прямое или косвенное влияние на функции толстой кишки, например, анальная трещина, геморрой и так далее. Кроме этого, он может быть вызван эндокринными расстройствами, неврологическими заболеваниями, беременностью и родами, а также отравлениями или приемом определенных медикаментов. Вторичные запоры встречаются реже по сравнению с первичными.
При эндокринных нарушениях, таких как диабет или гипотиреоз, повышенное содержание глюкозы может негативно влиять на нервные волокна в стенке толстой кишки, что запускает синдром «неактивной кишки», приводящий к снижению ритмики кишечных движений, даже в отсутствии анатомических аномалий.
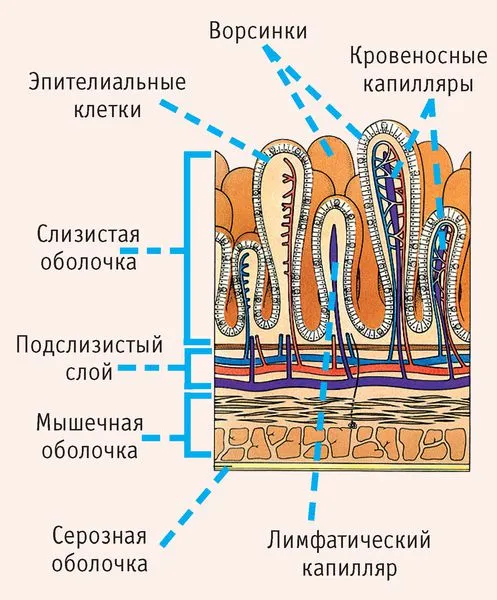
Во время беременности увеличение матки может сжимать органы малого таза, что затрудняет продвижение стула. После родов органы постепенно восстанавливаются в нормальное положение, однако процесс занимает время. У беременных также наблюдается высокий уровень прогестерона, который расслабляет кишечные стенки, что приводит к снижению их сократимости. Кроме того, беременные женщины обычно избегают напряжения во время дефекации, чтобы не повышать тонус матки и не спровоцировать преждевременные роды или кровотечения.
На моторику кишечника также могут оказывать негативное влияние отравления солями тяжелых металлов, таких как свинец или ртуть, наблюдающиеся на рабочих местах. Это связано с повреждением миелиновых оболочек вокруг нервных волокон и патологическими изменениями в нервных узлах, находящихся как на поверхности, так и внутри кишечника и солнечного сплетения.
Некоторые лекарства могут иметь побочные эффекты, приводящие к запорам. Например, обезболивающие препараты могут замедлять прохождение пищевых масс через желудочно-кишечный тракт, антидепрессанты снижают сократительную способность кишечника, а антибиотики могут разрушать полезные бактерии, нарушая здоровье микрофлоры. Ниже приведены определенные лекарственные группы, потенциально вызывающие запоры:
- Нестероидные противовоспалительные препараты (НПВП), такие как анальгин, ибупрофен и нимесулид,
- Препараты железа, например, Furlathum, Maltofer, Sorbifer Douroules,
- Лекарства для нейтрализации соляной кислоты в желудке, такие как Альмагель и Гастал,
- Антигипертензивные препараты, включая бета-блокаторы и диуретики.
Вторичные запоры встречаются реже, чем первичные.
Классификация и стадии развития запора у взрослых
Существуют восемь основных типов запоров, классифицированных в зависимости от механизмов их развития:
- Питательные: последствия нарушения режима питания,
- Пищевые: возникновение проблем с непереносимостью определенных продуктов или недоеданием,
- Рефлекторные: болезни желудочно-кишечного тракта — колит, язвенная болезнь, холецистит и т.д.,
- Токсические: длительное отравление организма различными веществами, в том числе и наркотиками,
- Эндокринные: такие как сахарный диабет или гипотиреоз,
- Механические: обструкция просвета кишечника из-за полипов, опухолей, спаек и т.д.,
- Неврогенные или психогенные: нарушения нервной системы или психологические состояния,
- Запоры с нормальным транзитом: синдром раздраженного кишечника с предрасположенностью к запорам.
Запор может быть острым или хроническим. Острый запор происходит внезапно на фоне здорового состояния и нормальной дефекации, и его причина может быть органической — например, механическая закупорка толстой кишки. Хронический запор представляет собой функциональное расстройство, характеризующееся постоянными нарушениями работы кишечника в течение не менее трех месяцев. Функциональные расстройства кишечника могут быть связаны с изменениями в микрофлоре, а также в слизистых оболочках, иммунной системе и центральной нервной системе.
Хронический запор описывается как функциональное расстройство, характеризующееся постоянными нарушениями в работе кишечника на протяжении не менее трех месяцев. Различные функциональные расстройства могут приводить к изменениям в микрофлоре кишечника, слизистых оболочках, иммунной системе и центральной нервной системе.
Диагностика
Для определения причин запоров у детей и взрослых всегда необходима качественная диагностическая процедура. Она начинается с тщательного сбора анамнеза и жалоб пациента.
- Рентгенологический метод для определения времени прохождения кишечного содержимого (рентгеновские обследования),
- Ректальное пальцевое обследование для оценки состояния мускулатуры тазового дна,
- Аноскопия и манометрия,
- Ректальный тест для оценки выталкивательной способности,
- Деканография,
- Ирригоскопия с двойным контрастированием.
Осложнения
Важно знать, как действовать при возникновении запоров, чтобы избежать серьезных осложнений. Терапевтические ошибки могут привести к распространённому состоянию, вызванному кишечными кровотечениями, недержанием кала, копростазом или выпадением прямой кишки.
После выполнения всех необходимых анализов удается выявить причину проблемы, и работа кишечника обычно нормализуется в течение 3-5 дней, если назначено адекватное лечение. Однако не гарантируется полное отсутствие рецидива. При игнорировании медицинских рекомендаций и несоблюдении предписаний, вероятность повторного возникновения проблемы существенно возрастает.
Лечение
Лечение запоров должно назначаться исключительно гастроэнтерологом. Самолечение может привести к множеству осложнений, которые трудно будут устранить. Лечебный процесс начинает с коррекции диеты при запорах и нормализации образа жизни. Рекомендуется исключить потребление острых, жареных, копченых и жирных продуктов, снизить количество консервов, специй, кофе и пакетированных соков, а также выпечки. Полностью стоит избегать употребления жирных сортов мяса. Лучше готовить блюда на пару.
- Пребиотики: восстанавливают нормальную микрофлору, что положительно сказывается на пищеварении.
- Осмотические слабительные: повышают количество жидкости в толстой кишке, что необходимо для нормального функционирования кишечника. К ним относятся макрогол, лактитол и сульфат магния.
- Стимулирующие слабительные: увеличивают двигательную активность кишечника за счет воздействия на нервные окончания в слизистой оболочке. Одним из наиболее известных является бисакодил, который применяется в таблетках от запоров. Однако следует помнить, что эти препараты могут вызывать привыкание и менять свое действие.
- Прокинетики: улучшая способность кишечника к сокращениям.
- Лубриканты: используются для смазывания стенок кишки, упрощая процесс передвижения кала. К ним относятся суппозитории из льняного или минерального масел, а также глицериновая форма.
- Спазмолитики: могут быть назначены только при спастических запорах, чтобы расслабить стенки кишечника.
В ситуациях тяжелых форм запора, таких как индолентная толщина кишки с выраженной кишечной непроходимостью, может быть показано применение хирургического вмешательства. Данная мера используется лишь тогда, когда слабительные средства, диета, физическая активность и отказ от вредных привычек не приносят должного результата.








