Клиника урологии имени Р. М. Фронштейна при Московском государственном медицинском университете имени И. М. Сеченова предлагает пациентам высококачественные диагностические исследования при наличии отеков почек, а также современные и безопасные методы лечения в области урологии. Лечение осуществляется профессиональными врачами высшей категории, среди которых доктора медицинских наук с многолетним опытом работы.
Лимфедема: профилактика и лечение
Лимфатический отек, более известный как лимфедема, представляет собой хроническое прогрессирующее заболевание, которое характеризуется локальным накоплением жидкости, обогащенной белками, в интерстициальных пространствах организма. Это происходит вследствие нарушения функций лимфатической системы, что может быть вызвано разными факторами.
Отек, вызванный лимфедемой, может развиваться в любом участке тела, включая руки, ноги, половые органы, лицо, шею и грудь. Проблема может быть как односторонней, так и двусторонней, в зависимости от степени нарушения лимфатического дренажа.
Лимфедема делится на два типа: первичную (генетическую), которая по своей природе является врожденной, и вторичную, которая развивается в результате повреждений лимфатической системы, вызванных травмами, инфекциями, опухолями или хирургическими вмешательствами.
Стадии лимфедемы
В клинической практике лимфедема делится на несколько стадий, каждая из которых имеет свои особенности:
Стадия 0 — В этой стадии наблюдается повреждение лимфатических сосудов, однако из-за активных компенсационных механизмов организма отек еще не проявляется.
Стадия 1 — На этой стадии начинается прогрессивный легкий отек, который развивается постепенно в течение дня. При надавливании на кожу пальцем может образоваться небольшая вмятина.
Стадия 2 — Кожа начинает утолщаться, что вызывает процесс, известный как фиброз. В этом состоянии становится трудно создать ямку в коже, отек заметный, значительный и плотный, и он не проходит, даже если конечность отдохнет.
Стадия 3 — На этой стадии наблюдается сильный отек, а также изменения в коже, что приводит к еще большему дискомфорту и эстетическим проблемам для пациента.
(Данная классификация лимфедемы основана на рекомендациях Международного общества лимфоэдемы.)
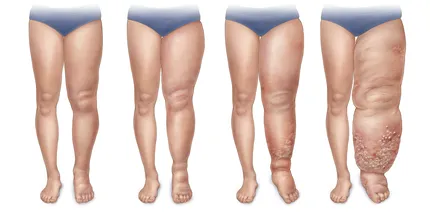

Признаки и симптомы лимфедемы
- Отек конечностей, включая кисти, руки, ноги и ступни. Такой отек может затрагивать как всю конечность, так и только ее часть, проявляясь как односторонний или двусторонний.
- Отек выше уровня груди, в области плеч, таза, паха, половых органов, лица и венозных тканей.
- Боль и ощущение припухлости, которые могут быть достаточно дискомфортными и затруднять движение.
- Конечности могут ощущаться тяжелыми и болевыми.
- Ограничение подвижности и диапазона движений пораженных конечностей, что сказывается на качестве жизни.
- Нарушения чувствительности в пораженных участках.
- Изменения на коже, включая покраснение и жар.
- Гиперкератоз (патологическое утолщение кожи) и лимфангиэктазия (расширение поверхностных лимфатических сосудов).
Комплексная физическая терапия против отеков (КПТ) считается золотым стандартом лечения лимфатических застоев и может значительно снижать уровень отеков, что в свою очередь улучшает качество жизни пациента.
Методика КПТ включает в себя:
- Ручной лимфодренажный массаж, способствующий улучшению лимфатического оттока;
- Компрессионная терапия, которая может включать бинтование тонкими эластичными бинтами на первой стадии или наложение плоских компрессионных бинтов на второй стадии;
- Уход за кожей, что также является важной частью терапии;
- Разнообразные лечебные упражнения, направленные на стимулирование циркуляции жидкости в области отеков.
Рекомендуется менять положение тела каждые 20-30 минут. Часто двигайте конечностями в сидячем положении: сгибайте и разгибайте коленные и локтевые суставы, вращайте ногами и руками по часовой стрелке и против часовой стрелки, а также сжимайте и разжимайте пальцы не менее 15-20 раз.
Причины появления отеков на коже
Отек, в своем понимании, представляет собой результат накопления избыточной жидкости в тканях организма. Основные причины его появления весьма разнообразны и часто связаны с расстройствами в системе кровообращения. К примеру, отёки могут возникнуть из-за длительного стояния на ногах, чрезмерной физической нагрузки или ношения неудобной обуви, такой как обувь на высоких каблуках. Обнаружение глубоких резинок или следов от швов одежды, которые ранее не ощущались, может также указывать на появление отеков.
Эффективное лечение отеков невозможно без установления их первопричины. Важно понимать, что причины можно разделить на два крупных типа:
- Наличие заболеваний, которые могут способствовать возникновению отеков;
- Нарушение правил ведения здорового образа жизни, что также может менять физиологическое состояние организма.
Чтобы точно определить, к какому типу относится ваш отек, важно проводить тщательный анализ своего питания и образа жизни, а также проконсультироваться с врачом для исключения или подтверждения наличия каких-либо заболеваний. Причинами отеков могут быть нарушения работы сердечно-сосудистой системы, почек, печени, щитовидной железы, а также инфекции, аллергические реакции и механические повреждения тканей, включая травмы.
Дополнительные факторы, вызывающие отеки, могут включать в себя: длительный плач перед сном (в результате чего может возникнуть отечность лица), нездоровый образ жизни, вредные привычки (например, злоупотребление алкоголем и никотином, которые негативно влияют на состояние сосудов и общее кровообращение), неправильно подобранное питание (голодание, избыток жирной и нездоровой пищи, недостаток жидкости) и проблемы, связанные с беременностью. Устранение этих причин поможет снять отеки.
Лечение отеков на ногах

Отеков на ногах множество людей знакомы, так как они часто появляются после длинного рабочего дня, проведенного на ногах, особенно в неудобной обуви. Такое состояние может быть как нормальной реакцией организма на усталость, так и признаком серьезной патологии. Основное лечение заключается в отдыхе и расслаблении ног, чтобы вернуть нормальное состояние конечностям. Лечение отеков на ногах может проводиться как с использованием внутренних, так и наружных средств.
- Контрастный душ или ножная ванна с добавлением морской соли могут стать очень полезными. Для приготовления такой ванны достаточно растворить 2 столовые ложки морской соли в 1 литре холодной воды.
- Легкий массаж ног, выполненный на уровне тела в течение примерно 15-20 минут, может также значительно помочь.
- В рационе рекомендуется увеличить потребление натуральных мочегонных продуктов, таких как отвар багульника, черники, свеклы и капусты, а также нормализовать потребление алкоголя.
- Если отек не сокращается в течение нескольких дней, независимо от смены обуви и других факторов, стоит обязательно обратиться к врачу для более детальной диагностики.
Отеки при беременности

Отеки являются довольно распространенным явлением среди беременных женщин. Они могут возникать как на поздних сроках беременности, так и сообщать о таких изменениях, как изменение массы тела, гормональный фон, общие перестройки организма или даже предшествующие менструации. Отёки, возникающие на ранних сроках беременности, могут быть сигналом о возможных заболеваниях сердца или почек, а также о проявлении аллергических реакций. Лишь квалифицированный врач способен установить диагноз и назначить соответствующее лечение для устранения отека и его первопричин.
Отек может появиться на ногах, руках, лице, пояснице и других участках тела; он может быть общим и затрагивать сразу несколько частей. Следующие рекомендации помогут женщинам справиться с отеками во время беременности или значительно их снизить:
- Прежде всего, нужно сообщить о наличии проблемы своему врачу. Это является первой и важной мерой, так как позволит выявить возможные заболевания и назначить лечение либо же скорректировать пищевые привычки и поведение.
- Необходимо пересмотреть собственный режим. Недостаток физической активности имеет тенденцию провоцировать отеки. Периодические физические упражнения и прогулки на свежем воздухе могут существенно улучшить общее состояние.
- Эксперты рекомендуют увеличить продолжительность ночного сна до 8 часов и стараться ложиться спать не позже 10 вечера. Если желательно больше сна, лучше всего отдыхать в течение дня.
- Миф о том, что при отеках нужно уменьшить количество выпитой жидкости, является ошибочным. Необходимо понимать, что жидкость имеет значение, и суточное потребление чистой воды для беременной женщины не должно составлять менее 1,5 литров. Употребление же сладких газированных напитков, крепкого кофе и чая может только усилить отечность.
- Следует пересмотреть свои пищевые привычки. Идеальным способом снижения отеков является сбалансированное питание, включающее достаточное количество белка, клетчатки и других необходимых витаминов, и при этом ограничить количество жиров и углеводов. Следует также повышать потребление свежих фруктов, овощей и ягод. Лук и чеснок также признаются как продукты, положительно влияющие на циркуляцию крови.
- Свежая черника, сок из ежевики и абрикосов также способны помочь организму в процессе выведения лишней жидкости.
В исследовательском методе КТ (компьютерная томография) используется рентгеновское излучение. Компьютерный томограф делает снимки слоями, а специализированная программа объединяет эти снимки для создания трехмерного изображения.
Правая рука
Ушиб руки может вызвать возникновение легкого отека в случае, если конечность остаётся подвижной. В области образования припухлости могут быть ощущения боли, покраснение, а также синяки или ссадины. В случае образования гематомы отек будет более выраженным, образуется шишка под кожей с возможной флюктуацией (движением жидкости) в её центре. Отек может быть связан с вывихами запястья, локтя или плечевого сустава, а также с разрывами связок. Такие травмы вызывают сильную боль, которая усиливается при движении; при разрыве связок двигательная функция конечности может значительно ограничиваться.
Кроме того, отек может возникать впоследствии переломов костей или вывихов суставов. В таких случаях возникает боль, наблюдается деформация конечности и полная неподвижность. Также отек на руке может развиваться в результате обморожения пальцев, ожогов или инфекций в области кисти, предплечья или плеча.
Левая рука
Отек большого пальца левой руки, как и правой, может возникать при панкреатите — начальной стадии пиореи в области фаланг. При распространении воспалительного процесса на более глубокие слои возможен отек всей руки. Образование карбункулов или волдырей на руке также может нанести вред, приводя к воспалительным процессам. При этом может наблюдаться бледность или пурпура в области поражения, особенно при наличии пиролиза. Отек может встречаться и при пиорейных ранах, а также при ржавом воспалении, гнойном артрите и остеомиелите.
Вовлечение суставов в процесс воспаления при различных формах артрита также вызывает опухание вокруг этих структур. Например, при ревматоидном артрите как правило симметрично поражаются суставы обеих рук, при подагре наблюдается отечность пальцев, а при псориазе может возникать отек суставов пальцев и кистей.
Отек рук также может наблюдаться при сердечной недостаточности, которая в первом периоде может быть малозаметной утром, однако увеличивается к вечеру. В то же время отеки, вызванные нарушениями почек, обычно более выражены утром и постепенно уменьшаются или исчезают в течение дня.
Беременность
Отек пальцев и кистей рук может быть вызван гормональными изменениями, что особенно характерно для беременных женщин. В первом триместре может наблюдаться лёгкий и едва заметный отек пальцев, однако на третьем триместре отеки могут быть настолько выраженными, что женщинам трудно носить кольца, часы и браслеты. Как правило, отек уходит в течение первых дней после родов.
Тем не менее, присутствуют и патологические отеки, которые могут возникнуть у беременных женщин, связанные с высоким кровяным давлением, значительным увеличением веса и возможным развитием преэклампсии. Это состояние обычно характеризуется появлением белка в моче, выраженным увеличением массы тела за короткий срок, резким отеком рук и ног, лица и других участков тела.
Лимфодренажный массаж в косметологии значительно отличается от лечебного варианта и не соответствует анатомии поврежденной лимфатической системы. Он выполняется с большей интенсивностью и может привести к усилению притока крови к тканям, что в большинстве случаев усугубляет консистенцию отека.
Патогенез шейного лимфаденита
Лимфатическая система представляет собой обширную сеть органов, сосудов и лимфатических узлов, находящихся по всему организму. Она выполняет несколько ключевых функций:
- Удаляет продукты метаболизма и токсичные вещества из тканей, трансформируя их к органам выделения;
- Поддерживает стабильность внутренней среды человеческого организма;
- Производит лимфоциты, играющие противоинфекционную роль и защищающие организм от патогенов.
При воспалительных процессах, чаще всего имеющих гнойный характер, лимфы — это бесцветная жидкость, содержащая большое количество лимфоцитов — проходит через лимфатические узлы из очага поражения. В процессе этого она наполняется лимфоцитами и антителами, очищаясь от инородных частиц: микробов, мертвых клеток, раковых клеток и частиц пыли. Лимфатические узлы играют роль барьера, не позволяя инфекциям распространяться по организму. При ослаблении иммунной системы или в противостоянии патогенов узел может инфицироваться, воспалиться и увеличиться в размерах, однако окружающие ткани еще не затрагиваются. По мере прогрессирования воспаления это состояние может ухудшаться, затрагивая окружающие ткани и усиливая симптомы интоксикации.
Далее лимфатический узел может подвергаться инфекции. Сначала гной, который образуется внутри узла, не выходит за его пределы, однако при отсутствии лечения состояние пациента усугубляется, капсула узла разрывается, и гной начинает распростanяться на окружающие ткани.
Классификация и стадии развития шейного лимфаденита
По типу возбудителя
Лимфаденит классифицируется следующим образом:
Неспецифический (клиническая картината не зависит от типа возбудителя).
Специфический (лимфаденит связан с определённым заболеванием и его течение напрямую зависит от причины):
- Микобактерии туберкулеза,
- Бледная трепонема (возбудитель сифилиса),
- Бруцеллез,
- Бактерии, вызывающие туляремию.
По типу течения заболевания
- Катаральный;
- Серозный;
- Гнойный.
- Гиперпластический — лимфатический узел увеличивается, становится более плотным, его ткань замещается соединительной тканью, появляются участки некроза и кальцификации;
- Абсцесс (гнойный) — серьезное осложнение.
По локализации входных ворот инфекции
- Одонтогенный — поражение зубов;
- Нестоматологический — относится к заболеваниям ЛОР-органов и прочим.
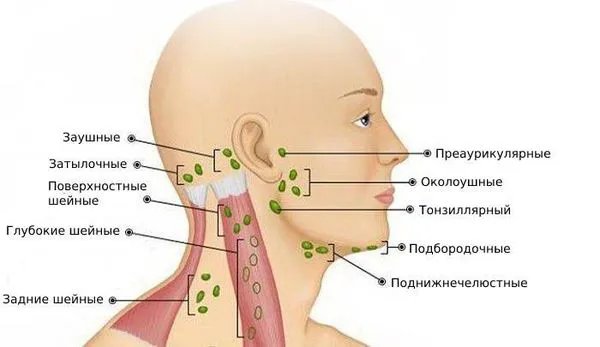
По расположению лимфоузлов
- Подчелюстные лимфатические узлы располагаются непосредственно под мышечной тканью, что затрудняет их обнаружение. Они получают лимфу от нижней губы, подбородка, зубов и кончика языка.
- Поверхностные шейные лимфатические узлы располагаются по верхней трети шейной мышцы, в то время как глубокие шейные лимфатические узлы находятся ниже шеи.
- Задние шейные лимфатические узлы расположены на задней поверхности шеи по обе стороны от позвоночника.
- Лобарные лимфатические узлы находятся в углах нижней челюсти с обеих сторон. Эти узлы очень восприимчивы к заболеваниям гортани и миндалин.
- Пристеночные лимфатические узлы расположены за крыльями, и они получают лимфу из уха, теменной области и области лба.
Стадии развития заболевания
- Катаральное воспаление. На этой стадии лимфатический узел увеличивается, становится плотным и болезненным без воспаления окружающих тканей. Основные симптомы: болевые ощущения в пораженной области, лихорадка и симптомы интоксикации, которые включают головную боль, слабость, а также болевые ощущения в мышцах и суставах.
- Серозная стадия. Воспаление усиливается, и затрагивает окружающие ткани. Кожа натягивается и покраснела, деформация и боль становятся выраженными. Температура тела повышается, развиваются более серьезные симптомы интоксикации.
- Гнойная стадия. Если не предприняты соответствующие меры, лимфатический узел опухает ещё больше, с гноем, который ограничивается самим узлом и остается внутри. Окружающие структуры отекают и могут даже прилипать к капсуле узла. Возникают жар, озноб, общая ломота в теле и головные боли. Гной накапливается в лимфатическом узле, и капсула подвергается расплавлению. Гной проникает и инфицирует прилегающие ткани.
На ранних стадиях лимфатического узла может либо полностью восстановиться, либо болезнь может перейти в более значительную или хроническую стадию. Динамика зависит от вида и характеристик возбудителя, состояния иммунной системы и эффективности медицинских действий.
Осложнения шейного лимфаденита
При своевременном обращении к врачу неспецифический шейный лимфаденит может быть полностью обратим. Однако, если обращение откладывается, самообслуживание и игнорирование признаков заболевания могут привести к серьезным осложнениям.
Одним из таких осложнений является аденовоспаление, также известное как гнойное воспаление жировой ткани, окружающей пораженный лимфатический узел. Симптомы аденовоспаления включают в себя:
- Повышение температуры тела до 39-39,5 °C и выше;
- Сильная боль и отек в области воспаленного лимфатического узла;
- Покраснение и подъем температуры кожи в пораженной области;
- Озноб, слабость и головная боль;
- При пальпации области вокруг воспаленного лимфатического узла наблюдается чувствительность и плотный воспалительный инфильтрат (сочетание лимфы и жидкости).
В данном состоянии общее состояние пациента ухудшается и требует незамедлительной медицинской помощи.
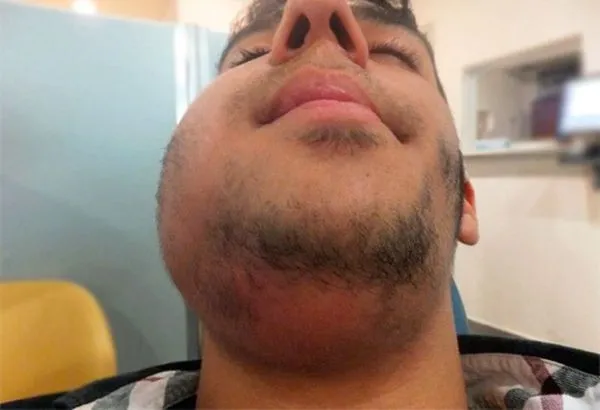
Другим часто встречающимся осложнением острого лимфаденита является развитие хронического воспалительного процесса в лимфатическом узле. Такое состояние может длительное время протекать бессимптомно, однако лимфатический узел остается в «спящем» состоянии и может рецидивировать при неблагоприятных условиях, например, переохлаждении. Хроническое воспаление нередко рассматривается как потенциальный фактор рака.
Еще одним менее распространенным, но серьезным осложнением является утолщение лимфатических узлов с образованием абсцесса или воспалением. Это состояние является острым, диффузным, гнойным и затрагивает межклеточные пространства, однако в отличие от абсцесса, не имеет четких границ.
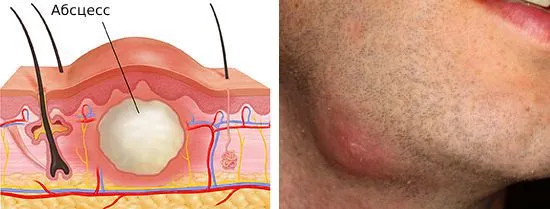
Воспаление и образование абсцессов нередко требуют хирургического вмешательства, что может оставить заметные шрамы на коже. Эти осложнения могут приводить к накоплению значительного количества патогенов в организме, представляя большую угрозу для ослабленной иммунной системы, что может искалечить здоровье.
При активном распространении инфекции в организме может возникнуть серьезное общее осложнение – сепсис, состояние, при котором инфекция попадает в кровоток и может инфицировать любой орган. В случае ослабления иммунной системы организм не может эффективно бороться с инфекцией, в итоге может привести к летальному исходу.
Когда организм находится в состоянии ослабления, он безусловно способен предотвратить распространение инфекции. В этом случае образуется капсула, в которой скапливается гной. Постепенно гнойна становится больше, эта капсула может разорваться, образуя свищеподобный ход, через который гной истекает наружу. Образовавшийся свищ, который появляется после дренажа абсцесса, может длительное время не заживать, что в свою очередь ведёт к образованию грубой рубцовой ткани.
Часто лимфаденит и аденофлебит могут приводить к тромбофлебиту — состоянию, опасному для здоровья, которое характеризуется воспалением стенок вены и образованием сгустка крови в просвете сосуда. Тромбофлебит, в свою очередь, может привести к запущенному состоянию — энцефалиту, характеризующемуся воспалением головного мозга и его оболочек.








