Первичное бесплодие означает, что женщина никогда не могла забеременеть при условии регулярной половой жизни без использования методов контрацепции. Обычно это состояние обусловлено различными причинами, включая генетические аномалии, а также физиологические недостатки репродуктивных органов, и дисфункцию эндокринных желез. Последние из перечисленных могут как прямо, так и косвенно влиять на выработку половых гормонов, необходимых для успешного зачатия.
Женское бесплодие
Бесплодие у женщин определяется как неспособность забеременеть в течение одного года (или шести месяцев, если женщине 35 лет или старше) после регулярной половой жизни без применения контрацептивов. По данным Центров по контролю и профилактике заболеваний (CDC), примерно 15% женщин в возрасте от 15 до 40 лет сталкиваются с трудностями, связанными с зачатиями или вынашиванием плода до сроков.
✔ Под бесплодием у женщин подразумевается отсутствие успеха в зачатии после 12 месяцев попыток (или шести месяцев, если возраст превышает 35 лет) при условии регулярной половой жизни с партнёром без применения средств контрацепции. Кроме того, бесплодными считаются и те женщины, которые могут забеременеть, но не способны сохранить беременность до установленного срока. В соответствии с оценками Американского общества репродуктивной медицины (ASRM), около 15% гетеросексуальных пар сталкиваются с проблемами бесплодия. Около трети этих случаев связаны исключительно с женскими факторами, еще треть — с мужскими, а оставшаяся треть — это случаи, когда имеются проблемы как у мужчин, так и у женщин.
Процесс зачатия представляет собой сложный многослойный процесс, каждый этап которого должен пройти корректно и в правильной последовательности. Для успешного зачатия срабатывают следующие ключевые фазы репродуктивного процесса:
- Женский организм должен произвести яйцеклетку из одного из яичников (овуляция).
- Яйцеклетка должна быть освобождена и попасть в матку (фаза освобождения яйцеклетки).
- Сперматозоид мужчины должен оплодотворить яйцеклетку на пути к ней.
- Оплодотворённая яйцеклетка должна успеть имплантироваться в матку (имплантация).
Бесплодие может быть вызвано наличием явных или скрытых проблем на любом из вышеперечисленных этапов.
Является ли бесплодие только женской проблемой?
Нет, бесплодие — это не только женская проблема. Причины, приводящие к бесплодию, могут исходить как от женщин, так и от мужчин. По статистике, около трети всех случаев бесплодия у пар вызываются гинекологическими нарушениями у женщин, другая треть случаев связана с мужскими факторами, а в оставшихся случаях наблюдается сочетание проблем у обоих партнеров или же факторы, причины которых остаются неопределёнными.
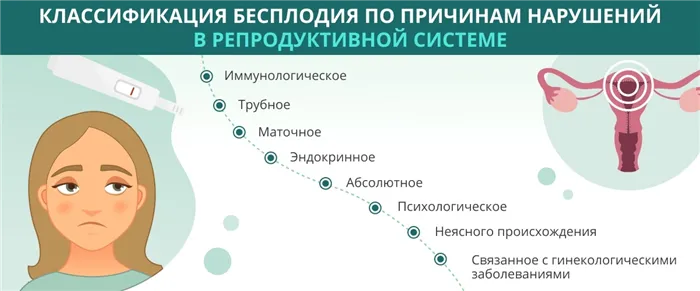
Существуют различные виды женского бесплодия, и среди них:
- Трубно-перитонеальная (до 40% случаев),
- Эндокринная (15-35%),
- Иммунологические (15-25%),
- Маточные (10-15%),
- Бесплодие неясного происхождения (10-25%).
Причины женского бесплодия
Зачастую большинство случаев женского бесплодия объясняется нарушениями в овуляции. Без овуляции кривка с яйцеклетками не может произойти их оплодотворение. Некоторые из признаков, указывающих на отсутствие нормальной овуляции, включают нерегулярные или полностью отсутствующие менструации.
Проблемы с овуляцией могут быть вызваны синдромом поликистозных яичников (PCOS) — гормональным нарушением, что существенно затрудняет нормальную овуляцию. PCOS является одной из самых распространённых причин беспроблемной фертильности у женщин.
Первичная недостаточность яичников (ПНЯ) — это ещё одна распространённая причина овуляторных расстройств. ПНЯ происходит, когда функции яичников женщины прекращают развиваться до достижения 40-летнего возраста. Стоит отметить, что это состояние не следует путать с ранней менопаузой. В данной статье будут рассмотрены полезные советы для поддержания здоровья яичников и сведения о контрацепции. К менее распространённым причинам бесплодия относятся:
- Закупорка фаллопиевых труб, возникающая вследствие воспалительного заболевания органов малого таза, эндометриоза или операций, связанных с внематочной беременностью,
- Анатомические аномалии и другие заболевания матки,
- Фибромиомы матки, которые обычно могут быть подслизистыми или интерстициальными.
Лечение бесплодия у женщин
Если вы не смогли забеременеть в течение разумного временного отрезка, вам следует обратиться к врачу для диагностики и лечения бесплодия. Период времени, окно возможности обратиться к специалисту, определяется вашим возрастом:
- Женщинам в возрасте ниже 35 лет рекомендуется пробовать забеременеть как минимум в течение одного года.
- Если вам от 35 до 40 лет, вам стоит обсудить свои страхи с врачом после шести месяцев попыток зачатия.
- Женщинам старше 40 лет врач может предложить немедленное обследование и лечение бесплодия.
Медицинский специалист может рекомендовать немедленную диагностику или лечение, если у вас или вашего партнёра ранее наблюдались сложности с фертильностью или в вашем анамнезе записаны нерегулярные или болезненные менструации, воспалительные заболевания органов малого таза, неоднократные выкидыши, а также предшествующее лечение рака или эндометриоза.
Первоначальное обследование причин женского бесплодия может включать:
☛ Тест на овуляцию. ☛ Гистеросальпингография. ☛ Оценка овариального резерва. ☛ Анализы на уровень гормонов. Ультразвуковое обследование органов брюшной полости. Лапароскопия. Генетические тесты.
Какой специалист занимается лечением бесплодия у женщин? Это могут быть гинекологи или гинекологи-эндокринологи — выбор врачей зависит от конкретной диагностики и анализа причин бесплодия.

Методы лечения бесплодия у женщин варьируются в зависимости от причины данной патологии, женщин, их возраста, длительности проблемы и индивидуальных предпочтений. Поскольку проблема бесплодия является многогранной, любое лечение предполагает значительные финансовые, физические, психологические и временные вложения. Женское бесплодие может корректироваться с помощью консервативной медицины, хирургии, искусственного оплодотворения или вспомогательных репродуктивных технологий, таких как экстракорпоральное оплодотворение (ЭКО). В некоторых ситуациях эти процедуры могут быть комбинированы.
Современные технологии репродуктивной медицины, используемые в западной (как в Европе, так и в США) медицине, дают возможность парам и лицам из ЛГБТК+ сообщества осуществлять свои репродуктивные цели. Эти услуги по лечению бесплодия позволяют людям из ЛГБТК+ иметь законного потомка, добавляя недостающую часть мужской или женской репродуктивной системы. По этой причине вспомогательная репродукция в контексте ЛГБТК+ часто называется «сторонним оплодотворением».
Лекарственная терапия бесплодия
Лекарственные препараты, которые контролируют или усиливают овуляцию, известны как средства для лечения бесплодия. Эти препараты являются основным методом лечения женщин, которые сталкиваются с проблемами, вызванными снижением овуляции.
Как правило, препараты для лечения женского бесплодия действуют аналогично естественным гормонам — фолликулостимулирующему гормону (ФСГ) и лютеинизирующему гормону (ЛГ) — для стимуляции процесса овуляции. Эти медикаменты также могут употребляться у женщин, у которых овуляция происходит нормально, с целью попытки повысить качество или количество яйцеклеток. Однако применение таких препаратов может стать причиной непредвиденных последствий, включая следующие риски:
1. Оральные препараты представляют собой небольшой риск многоплодной беременности (менее 10%), в частности, риск значительно возрастает при рождении двойни. В то же время инъекционные препараты увеличивают вероятность многоплодной беременности до 30%. Запасайтесь также высокой вероятностью возникновения тройни и более. Чем больше количество эмбрионов, тем выше вероятность преждевременных родов, низкого веса при рождении и последующих нарушений в развитии. Если много фолликулов развиваются одновременно, возможна корректировка препаратов для снижения вероятности появления множества эмбрионов.
Тщательное обследование должно помочь выявить причину бесплодия у женщин. Врачи Центра репродуктивной медицины СМ-Клиники применяют комплексный подход к диагностике и на основе полученных результатов назначают лечение или предлагают альтернативные методы становления родителями.
Симптомы бесплодия в раннем возрасте
Определённых симптомов бесплодия у девушек не существует. Тем не менее, косвенные признаки, которые могут свидетельствовать о потенциальных проблемах с фертильностью в будущем, нередко включают в себя заболевания, которые позже могут вызвать бесплодие. К таким болезням можно отнести:
- Нарушения менструального цикла,
- обильные и болезненные менструации,
- интенсивные менструальные выделения,
- Акне, возникающее на фоне гормонального дисбаланса,
- Избыток волос на теле темного цвета и характерный мужской тип роста волос,
- Различные проблемы со стороны щитовидной железы, надпочечников и яичников.
Врожденные аномалии репродуктивной системы могут быть выявлены у девочек во время гинекологических осмотров. В раннем возрасте они могут оставаться незамеченными и не проявлять себя.
Нарушения овариально-менструального цикла
Регулярность менструаций служит важным индикатором здоровья женщины. Любые задержки, изменения в продолжительности менструации или увеличение болевого синдрома должны насторожить. Рекомендуется вести ведение дневника менструаций, фиксируя даты начала и окончания менструации. Если у вас нерегулярные или нестабильные циклы, лучше незамедлительно обратиться к гинекологу.
В норме продолжительность менструального цикла составляет около 28 дней. Первый день менструации считается началом нового цикла. Следующая менструация должна начаться через 28 дней. Подобная картина наблюдается примерно у 60% женщин в детородном возрасте.
Из-за разнообразия индивидуальных особенностей организма, продолжительность овариально-менструального цикла может варьироваться от общепринятой нормы. Однако цикл не должен быть короче 21 или длиннее 42 дней. Это предельные показатели, при которых цикл считается физиологическим. О любых аномалиях следует сообщить своему гинекологу.
Гормональный дисбаланс
Гормональный дисбаланс может порождать проблемы в организме женщины, что в дальнейшем может привести к бесплодию. Гормоны играют критическую роль в процессе созревания яйцеклеток в фолликулах, формировании слизистой оболочки матки, ведении зачатия и поддержании беременности. Чтобы исключить гормональные нарушения как причину бесплодия, необходимо сдавать анализы на уровень гормонов. Гинеколог составит индивидуальный список необходимых исследований. Следует учитывать, что гормональный баланс у женщин постоянно изменяется на протяжении менструального цикла. Таким образом, для корректной оценки гормонального профиля потребуется обследование в определённые фазы менструального цикла.
Одним из ключевых заболеваний, влияющих на гормональный статус и фертильность у женщин, является гиперпролактинемия. Повышенный уровень пролактина в крови вызывает расстройства менструального цикла, ановуляцию (отсутствие овуляции), укорочение лютеиновой фазы и, как следствие, бесплодие.
Специфических симптомов бесплодия у девочек не существует. Однако косвенно проблемы с фертильностью в будущем могут указывать на симптомы заболеваний, которые впоследствии приведут к невозможности зачать ребенка. Эти признаки могут включать:
Классификация женского бесплодия
Врачи выделяют две главные формы женского бесплодия:
- Первичное бесплодие: диагноз ставится, когда женщина никогда не вынашивала беременности,
- Вторичное бесплодие: ставится, если у женщины ранее были беременности, даже если они закончились неудачами.
Форма патологии значительно влияет на стратегии, выбраемые врачом для диагностики и лечения данного состояния.
Вторичное бесплодие может проявляться в любом возрасте, независимо от предыдущих беременностей и их исхода. Причинами могут быть различные воспалительные заболевания репродуктивной системы, гормональные состояния, психическая нагрузка, травмы, несбалансированное питание, острые и хронические отравления и так далее. В ряде случаев определить источник проблемы оказывается весьма сложно.
Основные причины вторичного бесплодия можно структурировать по нескольким группам в зависимости от основного фактора, который привёл к снижению фертильности.
- Трубные аномалии (трубный или тубулоперитонеальный фактор). Фаллопиевы трубы соединяют яичники с полостью матки, где происходит слияние яйцеклетки и сперматозоида. Воспалительные процессы и эндометриоз могут привести к образованию спаек в маточных трубах и вокруг них, что нарушает прохождение половых клеток.
- Патология матки (маточный фактор). Этот фактор описывает нарушения в процессе имплантации эмбриона в полость матки. Наиболее распространённые состояния, которые вызывают маточное бесплодие, включают эндометриоз, полипы эндометрия, фибромиомы, а также воспалительные процессы (эндометрит), которые приводят к образованию спаек. Кроме того, после неудачного аборта могут возникать структурные изменения эндометрия.
- Эндокринное расстройство (эндокринный фактор). Гормональный дисбаланс в организме может быть связан с патологией яичников, гипофиза, гипоталамуса, надпочечников и щитовидной железы. В большинстве случаев зачатие не происходит из-за отсутствия зрелой яйцеклетки в фаллопиевых трубах (из-за сложностей с овуляцией) или вследствие недостаточного развития слизистой оболочки матки.
- Иммунологическое бесплодие (иммунный фактор) возникает в результате нарушения работы защитных функций организма. Иммунная система женщины может распознавать сперматозоиды как чуждые органические соединения и выделять иммуноглобулины, что приводит к их разрушению.
- Патология овариального фактора, связанная с нарушением созревания ооцитов. Наиболее распространенной причиной этой формы бесплодия является синдром поликистозных яичников (PCOS).
- Нарушение прохождения сперматозоидов через шейку матки (цервикальный фактор). Обычно это состояние возникает в сочетании с эндометриозом шейки матки, кистами или выраженной дисплазией.
Это категория возможных причин бесплодия у женщин не является исчерпывающей. Заболевания внутренних органов, нарушения обмена веществ, избыток или недостаток питания, хронические или острые стрессы, а также психосоциальные факторы также могут негативно сказаться на репродуктивной способности.
Только тщательное обследованиеMed может точно установить причины бесплодия у женщин. Врачи Центра репродуктивной медицины СМ-Клиники осуществляют комплексное диагностирование, а на основании полученных результатов предлагают духовные рекомендации и альтернативные методики, позволяющие безболезненно стать матерью.
Факторы риска развития женского бесплодия
Женщины, обладающие следующими характеристиками, попадают в группу повышенного риска по бесплодию:
- Наличие воспалительных заболеваний органов малого таза, даже при минимальных клинических явлениях. К наиболее распространённым и опасным инфекционным процессам относятся хламидиоз и гонорея.
- Различные формы эндометриоидной болезни. Наиболее распростронеными являются аденомиоз, затрагивающий тело матки, и эндометриоидные кисты яичников.
- Хирургические вмешательства в области таза и брюшной полости, повышающие вероятность образования спаек и формирования анатомических особенностей.
- Внутрибрюшное колье крови различной степени тяжести в результате разрыва внематочной беременности, инсулату яичников, разрыва кист или рефлюкса менструальной крови. На таком фоне может возникать риск появления спаек.
- Гипо- или гипертонус эндометрия на 9-11 день менструального цикла (определяется следующим образом — с помощью трансвагинального УЗИ). Такое состояние может быть предвестником хронического эндометрита, препятствующего нормальной имплантации.
- Предшествующие внутриматочные процедуры, такие как медицинские аборты или диагностические выскабливания полости матки. Эти манипуляции увеличивают вероятность образования соединительнотканных спаек между внутренними слоями матки. Данное состояние называется синдромом Ашермана.
- Гинекологические заболевания, включая фибромы матки (особенно подслизистые и мезомукозные формы), полипоз эндометрия, эндометриоз.
- Любые отклонения в менструальном цикле — обильные и/или длительные менструации, задержки менструации, нерегулярные циклы, сильно выраженные болезненные проявления до или после менструации.
- Преждевременное истощение функции яичников, которое может быть заподозрено при уменьшении количества фолликулов в яичниках, низком уровне антигипофизарного гормона и увеличенном уровне фолликулостимулирующего гормона. Нередко у матерей этих женщин и их более старших сестер менструации начинаются до 45 лет. Кроме того, раннее истощение яичников может порождать необходимость хирургических вмешательств в небольшие области таза, которые могут привести к удалению части фолликулов, с которыми женщина появилась на свет.
- Наличие злокачественных образований, по поводу которых пациентам проводится химиотерапия или радиотерапия. В таких случаях перед лечением рекомендована криоконсервация ооцитов, с тем чтобы впоследствии можно было выполнить ЭКО с использованием собственного генетического материала пациентки.
Специфических симптомов бесплодия у девочек не существует. Однако косвенно проблемы с фертильностью в будущем могут указывать на симптомы заболеваний, которые впоследствии приведут к невозможности зачать ребенка. Эти признаки могут включать:
Популярные вопросы
Для начала важно учитывать, что представляет собой бесплодие и когда пара может столкнуться с этой проблемой. Партнёры репродуктивного возраста, которые неоднократно занимаются сексом без применения контрацептивов, считаются бесплодными. Если пара не испытала зачатие в течение одного года, у неё есть все основания обратиться к врачу за консультацией.
Для подтверждения диагноза бесплодие требуются различные тесты, такие как спермиограмма, УЗИ, тесты на уровень гормонов, мазки, а также гистологические проверки и эндоскопические обследования.
Ответ на вопрос, как диагностировать бесплодие у женщины или девушки, достаточно прост: обратиться к гинекологу. Врач соберёт ваш анамнез, проведёт гинекологический осмотр и назначит необходимые анализы. В большинстве случаев этого может быть достаточно для установки диагноза. Если этого окажется недостаточно, профильный специалист назначит дополнительные испытания для выявления формы бесплодия.
Разделение бесплодия на первичное и вторичное также играют важную роль в диагностике. При первичном бесплодии проблема репродуктивной системы выявляется у женщины, поскольку мужчина не может или не издавна оплодотворить её. Вторичное бесплодие подразумевает, что женщина имела хотя бы одну прошлую беременность, независимо от партнёра и результата беременности. В ситуации с мужским бесплодием поводом для обращения может служить наличие одной беременности, которая в дальнейшем по каким-либо причинам не может быть воспроизведена.
Существует множество специфических методов лечения бесплодия, которые помогают многим парам, даже с тяжёлым мужским бесплодием, стать родителями. Следует отметить, что диагноз «мужское бесплодие» не должен восприниматься как крайняя мера, лишающая надежды на зачатие. В современных реалиях более 40% бесплодных пар, обращающихся за помощью и следуя советам врача, способны зачать.
Для тех, кто не может забеременеть естественным образом, есть альтернативные варианты оплодотворения. Успешные методы ЭКО и внутриматочная инсеминация оказываются весьма эффективными в случае мужского бесплодия.
Женщины обычно испытывают сильные эмоциональные реакции, когда им ставят диагноз «бесплодие». Это совсем не удивительно, но важно помнить: бесплодие не является окончательным приговором или полным отрицанием возможности материнства. Хотя это диагностическая проблема, она может возникнуть и у здоровых женщин. Важно знать также, что женское бесплодие во многих случаях успешно лечится, поскольку на сегодняшний день разработано множество методов диагностики и лечебных подходов как консервативного, так и хирургического характера.
Лечение бесплодия методом ЭКО на протяжении десятилетий предоставляет пациентам, испытывающим трудности с зачатиями, шанс стать родителями. Клиника профессора Здановского практикует в данной области на протяжении более чем 30 лет.
Признаки бесплодия у женщин
Бесплодие определяется как основная проблема инертности к зачатию, и оно может быть признано таковым, если в течение 12 месяцев регулярных незащищенных половых контактов не происходит зачатие. Следует отметить, что период в один год условен: чем старше женщина, тем больше времени может потребоваться для наступления беременности. Кроме того, проблемы с зачатиями не всегда возникают исключительно из-за аномалий в женском организме — часто они связаны с общим состоянием здоровья обоих партнеров. Поэтому окончательный диагноз может быть поставлен или опровергнут только после комплексного обследования пары.
Бесплодие, как правило, не является специфичным признаком (патогномоничным), и во многих случаях оно протекает бессимптомно. Поэтому при осмотре женщине врач должен провести впечатляющий анализ косвенных симптомов. К ним относятся: крайне низкий или очень высокий индекс массы тела, выраженные эндокринные нарушения на коже, болезненные ощущения в области таза, недоразвитие молочных желёз и наличие гинекологических заболеваний. Некоторые признаки, относящиеся к бесплодию, можно выявить только с помощью лабораторных исследований. Это могут быть симптомы гормонального бесплодия, инфекции, которые выявляются в рамках анализов, а также аномалии в развитии органов малого таза и щитовидной железы, выявляемые с помощью УЗИ, опухоли мозга, которые могут угнетать или, наоборот, чрезмерно стимулировать выработку гормонов, необходимых для успешной беременности. При подозрении на бесплодие женщина обязательно должна пройти обследование проходимости маточных труб (гистеросальпингография, лапароскопия и других) для исключения непроходимости, а также гистероскопию для изучения состояния стенок матки, которые также могут являться преградой для зачатия.
Основные причины женского бесплодия
Существует ряд факторов, которые могут препятствовать наступлению беременности при регулярной половой жизни (при условии, что качество спермы является хорошим). Основными причинами бесплодия могут выступать воспалительные заболевания органов малого таза, генетические патологии, врождённые аномалии репродуктивных органов, хирургические вмешательства на репродуктивной системе, травмы головы, стресс, нарушения обмена веществ, а также естественное замедление всех физиологических процессов после 35 лет.

Виды бесплодия у женщин: симптомы, причины, диагностика
Различают разные виды бесплодия. Мы ведем речь о первичном бесплодии, когда женщина никогда не могла забеременеть, и вторичном бесплодии, когда беременность и (или) роды уже произошли, но новая беременность не наступает. Исследования и статистические данные показывают, что причиной первичного бесплодия в 60% случаев являются эндокринные нарушения, тогда как вторичной — заболевания внутренних половых органов (90% случаев).
Абсолютное бесплодие характеризуется отсутствием у женщины как фаллопиевых труб, так и матки. Некоторые годы считалось, что такая патология делает зачатие невозможным, однако ЭКО стало надеждой для многих женщин, собирающихся стать матерями. Относительное бесплодие обычно связано с факторами, которые временно мешают наступлению беременности, а такие причины, как ановуляторный цикл, относятся к временному бесплодию, тогда как постоянное бесплодие может происходить в случаях, когда у женщины нет матки. Некоторые аномалии, такие как атрезия влагалища или шейки матки или гипотиреоз, являются следствием врождённого абсолютного первичного бесплодия. Приобретенное первичное относительное бесплодие может вызваться недоразвитием женских половых органов в результате скрытой инфекции или неправильного питания.
Полная статистика показывает, что 50% из тех женщин, которые обращаются к врачу с приобретённым бесплодием, испытывают данное состояние в результате абортов, а примерно 65% страдают от приобретенных относительно бесплодий из-за трубного бесплодия.
Различают также иммунологическое бесплодие, которое связано с репродуктивной функцией и подразделяется на мужское и женское бесплодие. Бесплодие определяется как повреждение сперматозоидов специфическими антисеминальными антителами. Это обычно приобретенное состояние, возникающее вследствие инфекций половых путей или хронических инфекций. Для определения, страдает ли мужчина или женщина от иммунологического бесплодия, обоим партнерам необходимо пройти обследования, включая анализы крови и мочи, анализ спермы у мужчины и анализ мазка у женщины, а также исследование слизистой влагалища или шейки матки.
Так называемое трубное бесплодие, причиной которого обычно являются проблемы, связанные с фаллопиевыми трубами, затрагивает 66% женщин в России. Обструкция нередко протекает безсимптомно, что не вызывает у женщины каких-либо недомоганий. Для диагностики часто прибегают к процедурам, таким как гистеросальпингография или лапароскопия. Эти методы не только помогают установить степень проходимости труб, но также обладают значительным терапевтическим эффектом.
Это интересно: согласно Книге рекордов Гиннесса, самой пожилой матерью в мире является Доун Брук, которая родила здорового мальчика в 1997 году, даже не проходя процедуру ЭКО. На тот момент ей было 59 лет, и она сначала подумала, что беременность была раковой. К счастью, ошиблась!
Эндокринное бесплодие возникает у женщин в результате нарушения работы яичников, надпочечников, гипофиза или щитовидной железы. Ценные гормоны не вырабатываются в том количестве и в тот период, что означает, что яйцеклетки не могут достигнуть своего созревания. Этот тип бесплодия часто носит временный характер и исчезает после восстановления гормонального баланса.
Обычно упомянутых выше тестов и инструментальных методов достаточно, чтобы установить причину трудностей с зачатием. Однако даже если беременность произошла во время обследования, те же самые тесты настоятельно рекомендуются в рамках планирования рождаемости.
Общие сведения
Бесплодие диагностируется, когда женщина не беременеет в течение года и более при условии регулярной половой жизни без применения противозачаточных средств. Абсолютное бесплодие выявляется при наличии необратимых анатомических изменений, мешающих зачатию (например, отсутствие яичников, фаллопиевых труб, матки или тяжелые аномалии половых органов). В случае относительного бесплодия причины могут быть устранены с помощью медикаментов.
Существуют различные виды бесплодия, такие как первичное бесплодие — когда у женщины не было беременности в прошлом, и вторичное бесплодие — когда беременность невозможна. Бесплодие в супружеских парах встречается примерно в 10-15% случаев. В 40% случаев причины бесплодия связаны с мужскими факторами (например, импотенция, отсутствие спермы или нарушения эякуляции), остальные 60% являются следствием женского бесплодия. Данный диагноз может определяться как физиологическими проблемами как у одного, так и у обоих партнеров. Помимо физических аспектов, бесплодие может быть следствием психологических и социальных проблем в жизни пары. Для выбора оптимального лечения бесплодия критично установить его причину.

Причины женского бесплодия
К факторам, способствующим возникновению женского бесплодия в браке, относятся:
- Повышенная секреция пролактина,
- опухоли гипофиза,
- разные формы нарушений менструального цикла (аменорея, олигоменорея и др.), вызванные гормональными сбоями,
- врождённые анатомические аномалии половых органов,
- двусторонняя непроходимость фаллопиевых труб,
- эндометриоз,
- спайки в области таза,
- приобретенные пороки развития половых органов,
- туберкулезное поражение половых органов,
- системные аутоиммунные заболевания,
- отрицательные результаты тестирования после полового акта,
- психосексуальные расстройства,
- причины, остающиеся неясными.
Среди множества причин бесплодия можно выделить следующие формы, исходя из проблем, которые вызывают трудности с зачатиями у женщин:
- Эндокринная (гормональная) форма бесплодия.
- Трубно-перитонеальная форма бесплодия.
- Маточная форма бесплодия.
- Бесплодие, связанное с эндометриозом.
- Иммунологическая форма бесплодия.
- Бесплодие неопределённого происхождения.
Эндокринная форма бесплодия возникает из-за нарушений в гормональной регуляции менструального цикла, которая обеспечивает процесс овуляции. Эндокринное бесплодие характеризуется отсутствием овуляции (анорексия) из-за незрелости яйцеклетки или неспособности к выходу зрелой яйцеклетки из фолликула. Это может быть следствием травм или заболеваний гипоталамо-гипофизарной области, избыточной секреции гормона пролактина, синдрома поликистозных яичников, недостаточности прогестерона, опухолей и воспалительных процессов яичников.
Трубное бесплодие возникает, когда анатомический барьер препятствует движению яйцеклеток по маточным трубам в полость матки, означает, что обе трубы отсутствуют или являются заблокированными. В случае перитонеального бесплодия закупорка не в самих фаллопиевых трубах, а между ними и яичниками. Такой тип бесплодия часто связан со спайками или атрофией ресничек, находящихся внутри маточных труб, что необходимо для транспорта яйцеклетки.
Маточное бесплодие обусловлено анатомическими аномалиями (как врожденными, так и приобретёнными) матки. К подобным врождённым аномалиям матки можно отнести недоразвитие (гипоплазию), дупликацию, маточное седло или эндометриальную перегородку. Приобретенные аномалии могут включать внутриматочный стеноз и рубцовые образования, возникающие из-за опухолей. Эти врожденные аномалии развития матки могут проявиться в результате хирургических вмешательств, в числе которых — аборт.
Бесплодие, вызванное эндометриозом, поражает приблизительно 30% женщин. Не все механизмы влияния эндометриоза на бесплодие изучены, однако можно сказать, что образования эндометриозного характера в маточных трубах и яичниках зачастую затрудняют нормальную овуляцию и усложняют транспортировку яйцеклетки.
Иммунологическая форма бесплодия появляется из-за того, что у женщины образуются антитела против спермы, что создает специфический иммунный ответ, направленный против сперматозоидов или эмбрионов. Чаще всего бесплодие отмечается не единичным фактором, а комбинированием двух и более причин, и иногда установить источникнуть бесплодия не удается даже после полного обследования как пациентки, так и её партнера. Бесплодие с неясной этиологией регистрируется в 15% обследованных пар.
Решение о том, как лечить бесплодие, принимается после тщательной диагностики, включая результаты всех обследований, что позволяет установить конкретные причины бесплодия. Лечение обычно начинается с устранения основной причины. Основные методы лечения женского бесплодия направлены на восстановление репродуктивной способности женщины с использованием консервативных механизмов или хирургии, а также внедрение вспомогательных репродуктивных технологий в тех случаях, когда добиться естественного зачатия становится невозможным.
При эндокринной форме бесплодия проводится коррекция гормонального дисбаланса с последующей стимуляцией яичников. Нефармакологические методы включают нормализацию веса (если имеется избыточный вес) с помощью диетотерапии, увеличение физической активности и физиотерапию. Основным методом фармакологической терапии по лечению эндокринного бесплодия считается гормональная терапия. Созревание фолликулов сопровождается контролем при помощи ультразвука и проверками гормонов в крови. При верном подборе и строгом следовании гормональной терапии беременность наблюдается у 70-80% пациенток с этой формой бесплодия.
Лечение трубно-перитонеального бесплодия обычно подразумевает реконструкцию фаллопиевых труб с использованием лапароскопии. Успех лапароскопии при трубно-перитонеальном бесплодии составляет около 30-40%. Если в течение длительного времени наблюдается спаечный процесс в трубах или если предыдущая операция не дала положительных результатов, то рекомендуется ЭКО. На эмбриологической фазе эмбрионы могут быть криоконсервированы для использования в будущем, когда женщина снова решит воспользоваться методом ЭКО.
При маточном бесплодии, связанном с анатомическими дефектами, выполняются реконструктивные хирургические операции, и вероятность успешной беременности в таких случаях составляет от 15% до 20%. Если хирургическое лечение маточного бесплодия невозможно (например, отсутствие матки или тяжелые пороки развития), когда женщина не в состоянии забеременеть самостоятельно, может быть рассмотрено суррогатное материнство, при котором эмбрионы имплантируются в матку специально подобранной суррогатной матери.
Бесплодие, вызванное эндометриозом, может нуждаться в хирургических вмешательствах, таких как лапароскопическая эндокоагуляция, которая включает в себя удаление очагов эндометриоза. Лапароскопия завершается контролем состояния пациента. Уровень беременности на этом этапе достигает 30-40%.
При иммунологическом бесплодии может проводиться искусственное оплодотворение с использованием спермы мужа. Этот функцией позволяет преодолеть иммунный барьер цервикального канала, что приводит к вероятности беременности уровнем около 40% в случаях иммунологического бесплодия. Лечение неуточненных форм бесплодия остаётся наиболее сложной частью медицины. Обычно для таких женщин оптимально использовать методы вспомогательной репродуктивной технологии. Также допустимо применение альтернативных репродуктивных методов лечения:
- Отсутствие фаллопиевых труб или их закупорка,
- эндометриоз даже после консервативного лечения или после операции ещё продолжается,
- Неэффективность лечения эндокринного бесплодия,
- Абсолютное мужское бесплодие,
- Истощение функции яичников,
- Некоторые типы маточного бесплодия,
- Сочетающиеся аномалии, мешающие зачатиям.
Общие методы искусственного оплодотворения включают:
- Метод внутриматочной инсеминации с применением спермы супруга или донора (IISD, IISM),
- Экстракорпоральное оплодотворение (ЭКО),
- Интрацитоплазматическая инъекция сперматозоида в яйцеклетку (ICSI, IMSI),
- Использование яйцеклеток или эмбрионов от донора,
- Суррогатное материнство.
Необратимое бесплодие составляет не более 5% всех случаев, и связано оно в основном с врожденными аномалиями внутренних репродуктивных органов. Остальные пары могут расчитывать на позитивный прогноз в случае, если они следуют рекомендациям своих врачей — гинекологов и урологов.
Обследование на бесплодие женщин
Для подтверждения диагностики бесплодия требуется обширное обследование, которое может состоять из различных схем оценки состояния здоровья женщины. Врач осуществляет детальный анализ здоровья пациентки на основании первичных опросов, физического осмотра и сбора анамнеза.
Наши гинекологи рекомендуют пройти несколько тестов для диагностики до 90% случаев.
Диагностика бесплодия может включать в себя:
- Гинекологическое обследование. Во время обычного осмотра с использованием кольпоскопа и зеркал врач проверяет, существуют ли механические преграды для продвижения сперматозоидов, такие как воспаление влагалища и шейки матки, полипы, бородавки или эрозии шейки матки. Все эти состояния могут успешно лечиться без необходимости госпитализации.
- Мазок на определение инфекций. Половые заболевания — одна из самых распространенных причин проблем с зачатиями, поскольку каждая третья пара сталкивается с подобным коварным состоянием. Выявление патогенных микроорганизмов позволит гинекологу назначить лечение, которое поможет быстро устранить проблемы. В среднем лечение занимает 7-10 дней, после чего можно подождать месяц и попытаться снова забеременеть.
- Ультразвуковое исследование органов малого таза. Этот метод позволяет выяснить наличие врожденных аномалий репродуктивных органов, крупных опухолей и др. При значительных изменениях необходимо обратиться к врачу.
- Анализ крови на наличие половых гормонов. Этот тест позволяет удостовериться, что гормональный баланс в норме. Гормональный дисбаланс – это второстепенная причина бесплодия после инфекционных заболеваний, который можно восстановить посредством заместительной гормональной терапии, чтобы сбалансировать недостающие гормоны.
- Биохимический анализ крови. Он демонстрирует наличие заболеваний, влияющих на репродуктивные возможности.
Дополнительные анализы, назначаемые по определённым показаниям:
- Трансвагинальное УЗИ. Данный метод позволяет визуально оценить состояние матки и её придатков.
- ПЦР-анализ крови (для определения специфических патогенов).
- Фолликулометрия — метод УЗИ, позволяющий выяснить день овуляции, когда возможно оплодотворение яйцеклетки.
Как правило, вышеуказанных тестов и инструментальных методов достаточно для определения причины трудностей с зачатиями. Однако даже если беремеенность наступила во время тестирования, те же самые обследования рекомендованы в рамках планирования рождаемости.
Расширенная диагностика при женском бесплодии
Полный спектр диагностических процедур, доступный в клиниках, занимающихся вопросами бесплодия, может включать следующее:
- Функциональные тесты: цервикальный индекс, температурная кривая, посткоитальный тест.
- Определение уровня гормонов в моче и крови.
- Гормональные тесты для оценки реакции репродуктивных органов на коррекционные гормоны.
- Определение концентрации антиспермальных антител в крови и цервикальной слизи.
- Обследования на инфекции, передаваемые половым путём (ИППП).
- Ультразвуковое обследование органов брюшной полости.
- Диагностическое выскабливание полости матки.
- Кольпоскопия и рентген.
- Рентгеновское исследование фаллопиевых труб и матки.
- Тесты на туберкулез.
- Рентген головы и пр.
Лапароскопия и гистероскопия могут служить хирургическими методами диагностики для поиска причины бесплодия.
Диагностика бесплодия у мужчины
Обследование мужчины осуществляется индивидуально, а длина и разнообразие диагностических процедур зависят от конкретного случая. Например, могут быть назначены следующие тесты:
Рекомендуем начать с анализов смотрительных и УЗИ. Обычно для мужчин достаточно провести ультразвуковое обследование мошонки и простаты и оценить инфекции.
Если есть подтверждение, что женщина может забеременеть, для мужчины могут быть рекомендованы такие процедуры:
- MAR-тест для определения доли здоровых сперматозоидов в эякуляте,
- Анализ массы и мочи, включая анализ мочи после проведения инструментальной терапии,
- Расширенные гормональные тесты,
- Культура эякулята,
- Тест на центрифугирование эякулята,
- Генетическая диагностика,
- Тест на ИППП и пр.
Самым важным диагностическим тестом при мужском бесплодии остается спермиограмма. В лабораторных условиях проводится оценка количества и качества спермы, т.е. идет идентификация сперматозоидов. Эта процедура необходима для любой схемы диагностики бесплодия.